Thromboseprophylaxe
Klassifizierung in niedriges, mittleres und hohes Risiko. Zwar wurde die Thromboseprophyaxe initial bei chirurg. Patienten etabliert. Ungefähr 60 % aller venösen Thromboembolien und 75 % aller Todesfälle an Lungenembolien betreffen jedoch internistische / nicht chirurg. Pat. Im Gegensatz zu chirurg. Pat. erhält dieses Kollektiv häufig keine oder nur eine unzureichende Thromboseprophylaxe.

Abb. 15.1: Risikostratifizierung nach Lutz und Haas
[Lutz L, Haas S, Hach-Wunderle V, Beztl G, Jarmatz H: Venöse Thromboembolie in der Inneren Medizin: Risikoeinschätzung und medikamentöse Prophylaxe. Med Welt 53(2002) 231-47]. Quelle: [Vascular Care 1/2007, Vol. 12, S. 10] PDF >>
Medikamentöse Prophylaxe
Keine regelhafte medikamentöse Primärprophylaxe bei immobilisierten Pat. ohne akute Begleiterkrankung (z.B. Rollstuhlfahrer) [Darius, 2011].
Allg. medikamentöse Thromboseprophylaxe (Primärprophylaxe)
Niedermolekulares Heparin (NMH)
- Unterschiedliche Zulassungen, Dosierungen und Applikationsintervalle des jeweiligen Produktes bei niedrigem, mittlerem oder hohem Thromboserisiko beachten, i.d. Regel 1x abends s.c.
- TVT-Prophylaxe in der Inneren Medizin immer in der Dosierung für hohes Risiko, s.c. abends.
- Zugelassene Wirkstoffe (Auswahl): Nadroparin (Fraxiparin®), Enoxaparin (Clexane®), Tinzaparin (innohep®), Dalteparin (Fragmin®).
- Fondaparinux (Arixtra®): Zugelassen für Hochrisikokonstellationen in der Inneren Medizin, der abdominellen und der orthopädischen Chirurgie/ Knochenchirurgie. Dos.: 1x 2,5 mg/d (Fertigspritze) für Pat. zwischen 50–100 kg/KG. Erstgabe 6 Std. postoperativ. HWZ 15–20 Std. Kontraindikation bei Kreatinin–Clearance < 20 ml/min. Dosisreduktion bei Kreatinin–Clearance 20–50 ml/min. auf 1x tgl. 1,5 mg s.c. Entsprechende Fertigspritzen sind im Handel erhältlich.
- Bei gering-/ mäßiggradiger Niereninsuff. Dosisreduktion oder Wechsel auf UFH.
Unfraktioniertes Heparin (UFH)
- Anwendung nur bei Pat. mit Kontraindikationen gegen NMH (z.B. hochgrad. Niereninsuffizienz, Körpergewicht erheblich > 100 kg).
- Dosis: 200 I.E./kgKG / 24 h verteilt auf 2 Injektionen alle 12 Std. s.c.
- Labor: bei UFH keine relevante PTT-Veränderung anstreben.
- In den Behandlungstagen 4–14 Kontrolle der Thrombozyten, 2x pro Woche (HIT II?). Sonst kein obligates Monitoring.
- Vor geplanten Operationen Erstgabe von UFH i.d.R. 2–3 Std., von NMH ca. 12 Std. prae-OP [Partsch, 2000].
Chirurgische Primärprophylaxe nach Hüft- und Knie-TEP
mit »neuen Antikoagulantien«. Erstgabe von Dabigatran 1–4 Std., Rivaroxaban 6–8 Std. und Apixaban 12–24 Std. post OP [Darius, 2011].
Dauer der Primärprophylaxe
- nach Knie-TEP 11–14 d
- nach Hüft-TEP 30–40 d [Darius, 2011].
Medikamentöse Sekundärprophylaxe bei TVT und LAE
Eine Risikoabwägung zwischen Blutung und erneutem thrombembolischen Ereignis sollte vor jeder Festlegung einer Sekundärprophylaxe erfolgen. In der Standarddosierung ist das Blutungsrisiko unter Cumarinen primär abhängig von den vorliegenden Begleit- und Vorerkrankungen, weniger vom Alter des Patienten. Häufigkeit und ggf. Intensität des Auftretens klinischer Risikokonstellationen (bzw. einer TVT/LAE) spielen bei der Risikoabschätzung eine weitaus größere Rolle als z.B. pathologische Thrombophiliebefunde.
Die Dauer der Sekundärprophylaxe bei TVT/LAE beträgt z.Zt. 3–12 Monate. In Einzelfällen (bes. bei rez. idiopathischen VTE) wird eine unbefristete Antikoagulation empfohlen. Tab. 8 und 9 zeigen die detaillierten Empfehlungen zur Dauer und Intensität der Antikoagulation bei TVT/ LAE.
Nach aktuellem Kenntnisstand dürften längere Behandlungszeiten das Auftreten von TVT/LAE-Rezidiven wohl verzögern, nicht aber in der Ausprägung minimieren oder gänzlich verhindern. Demnach stellt die »unbefristete Sekundärprophylaxe« die einzige wirkliche Alternative zur »Standard-Sekundärprophylaxe« (3–12 Monate) dar. [Schellong, 2005; Weil, 2005].
Die Sekundärprophylaxe wird üblicherweise mit Vitamin K-Antagonisten (VKA, u.a. Marcumar®) durchgeführt. Bei Kontraindikationen gegen VKA, unzureichender Patientencompliance oder schwierigem Zugang zum Labormonitoring sollte die Langzeitprophylaxe mit niedermolekularem Heparin (NMH) erfolgen. Teuer. HIT II- und Osteoporose-Risiko beachten. Dosisreduktion auf halbe therapeutische NMH-Dosis nach 2–3 Therapiewochen erscheint vertretbar. Bei floridem Karzinom: 75 %, bei Kunstklappe: 100 % beibehalten.
Generellen Einsatz von NMH zur TVT-/LAE-Sekundärprophylaxe bei Patienten mit Karzinomerkrankungen im fortgeschrittenen Stadium erwägen.
Bei Kontraindikationen gegen NMH: Danaparoid oder Lepirudin. Teuer. Wenig dokumentierte Langzeiterfahrungen. Als potentielle Nachfolger der VKA gelten die oralen direkten Faktor Xa-Inhibitoren, wie Rivaroxaban und Apixaban, oder die oralen direkten Thrombininhibitoren, wie Dabigatran.
Niedermolekulare Heparine bei Niereninsuffizienz
Aufgrund der im Vergleich zu Heparin verstärkten renalen Elimination sind NMH bei Niereninsuffizienz problematisch und unterliegen Anwendungsbeschränkungen. Andererseits ist der Einsatz aufgrund des geringeren HIT-Risikos und der besseren Wirksamkeit häufiger anzustreben.
Die akutelle deutsche S3-Leitlinie >> empfiehlt ein Monitoring der anti-Xa-Aktivität, was in der Praxis häufig schwierig umsetzbar ist. Vom Zulassungsstatus ist nur Nadroparin (Fraxiparin®) bei einer Creatinin-Clearance < 30 ml/min. ausdrücklich kontraindiziert, alle anderen soll man »mit Vorsicht« anwenden, bei Enoxaparin (Clexane®) ist eine Dosisreduktion (auf die Hälfte) ausdrücklich empfohlen. Eine Übersicht zeigt nachfolg. Tab. aus Vasomed. In der Certify Studie wird der Einsatz von Certoparin in einer Dosis von 3000 U anti XA/d (Mono Embolex®) bei Niereninsuffizienz untersucht (Thrombosis and Haemostasis, Bauersachs et.al 2011 105: 981-988 [Pubmed 21655677]) es fand sich ein im Vergleich zu Heparin erniedrigtes Blutungsrisiko.
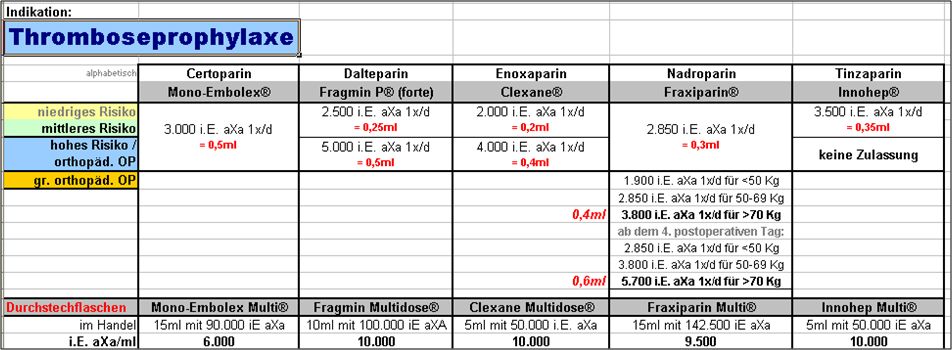
Abb. 15.2: Thromboseprophylaxe bei chirurgischen Patienten